
疲労骨折の中でも、大腿骨頚部疲労骨折は、その発生頻度は低いと言われています。
しかし、股関節周辺が痛いと訴えてきたスポーツ選手、特に女性では「大腿骨頚部疲労骨折」であることが稀にあります。
本来頑丈である大腿骨頚部にまで骨折が生じてしまうのは、それなりに理由もあります。
このページでは、大腿骨頚部疲労骨折の発症メカニズムや、診断のポイントを中心にご紹介していきたいと思います。
大腿骨頚部疲労骨折の発症メカニズム
下の図は、体重がかかった場合の股関節および、大腿部の状態を表した図です。

本来、体重をかけた状態では、青色の線で示した軸上に重心があります。
しかし、過度の練習によって股関節周囲の筋肉が疲労し、支持力が低下すると、
重心が赤色で示した解剖軸の方にずれる傾向に陥り(ピンク色矢印の範囲)、
力学ストレスが大腿骨の頚部へ直接かかる事になります。
通常、大腿骨は十分に体重を支えることができる丈夫な骨ですが、
過度のダイエットや、ホルモンのバランスが崩れることにより、
骨の脆弱化が起こり、上記の力学ストレスが大腿骨頚部に加わることで、疲労骨折が生じると考えられています。
ですので、大腿骨頚部疲労骨折の報告例は女性に多く見られます。
以下の図は、大腿骨頚部にストレスがかかった状態を示しています。
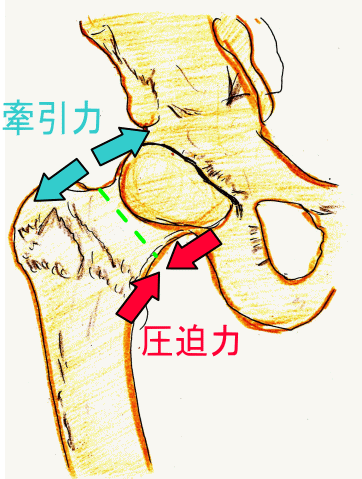
上の図は、大腿骨頚部にかかる力を表しています。
緑色の点線部を大腿骨頚部中央部分と仮定すると、
上部には牽引力が働き、
下部には圧迫力が働きます。
下の図は、牽引力と、圧迫力のどちらによって発症したのかによって、
病態が2つに分けられることを示しています
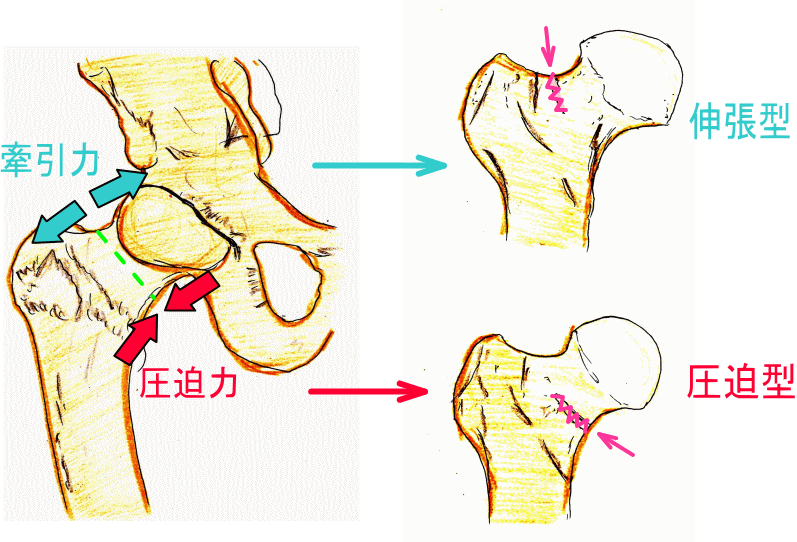
大腿骨頚部に牽引力が加わることで、大腿骨上部に発生するタイプは「伸張型」と呼ばれます。
また、大腿骨頚部に圧迫力が加わり、大腿骨下部に発生するタイプでは「圧迫型」と呼ばれています。
「伸張型」の場合は、体重のかかるベクトルが、骨折部を開こうとする方向へ働くので、
経過観察をより慎重に行わなければなりません。
以上のような理由で、「伸張型」の場合は、骨折線の開きがより明瞭となって、長期化する場合もあります。
大腿骨頚部疲労骨折の症状は、初めは運動後、または運動時の「鼠径部痛」を訴えることが多いようです。
安静時には、その痛みが消失するので、しばらく様子を見てから病院へ行く方が多いようです。
股関節の可動域制限、内旋(膝を内側に入れる動作)の制限があった場合には、
その時点で、MRIの撮影を行うと、早期に大腿骨頚部疲労骨折を発見することができます。
治療としては、完全に体を休めるのではなく、
荷重を強くかけないように注意しながらリハビリを行っていきます。
リハビリのプロトコルは以下のようになります。

上記のプロトコルは、あくまでも早期発見が大前提になります。
患者さんの状態によって、リハビリの計画は変化させていきます。
以下で、実際の患者さんについてご覧いただきたいと思います。
〜症例1〜
16歳の女性です。
約3週間前、サッカーの試合中、右大腿部でボールをトラップしようと、右股関節を屈曲した際、脱力感を覚えたそうです。
その後、歩行困難となり、松葉づえ歩行で帰宅されたそうです。
しかし、痛みが軽減したため、2~3日はサッカーを続けたそうですが、4日後、試合のときに痛みが出現し、走れなくなったそうです。
整骨院で治療しながら経過をみていましたが、症状の改善がみられないため、病態把握を目的に当院へ紹介となりました。
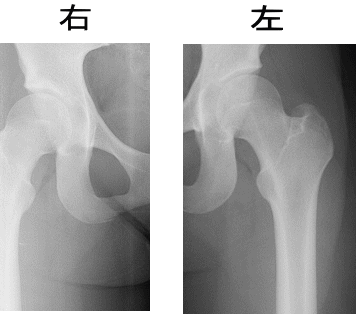
こちらのレントゲンは当院初診時のものです。
レントゲンでは異常が見られなかったので、圧痛部位から筋肉の付着部炎と考え、経過観察を行うことになりました。

しかし、2週間経過観察しましたが、歩行痛があり、痛みが改善していなかったため、股関節唇損傷も疑い、MRI撮影を行いました。
すると、右の大腿骨頚部に輝度変化が確認できました。
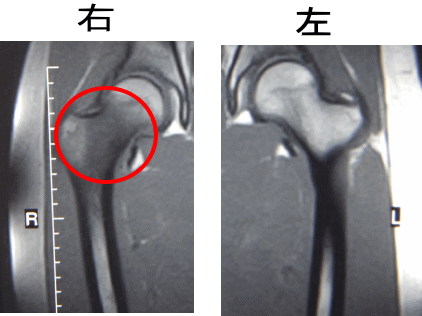
同じ部位を別の条件で撮影したMRIでは、大腿骨頚部が黒く映し出されていたので、大腿骨頚部疲労骨折であることが判明しました。
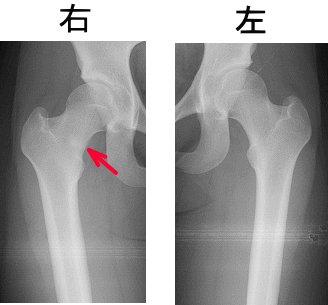
再度レントゲンを撮影したところ、右大腿骨頚部(赤色矢印の先で示した部分)に骨硬化像を認めました。

この時点のレントゲン写真から、大腿骨頚部に骨硬化像を認めたので、すでに、骨折部の治癒機転が働き始めていると思われました。
しかも、骨折線は圧迫型の疲労骨折であったので、治癒しやすく、予後も良好であると考えられました。
この時点で、スポーツ復帰に向けてリハビリを始めましたが、日常での特別な制限は設けずに、経過をみることにしました。
女性のアスリートが鼠径部痛を訴えたときには、
大腿骨頚部疲労骨折を念頭に置いておく必要があります。
また、早期発見が治療を左右するため、
痛みが出たときには、早い目に整形外科を受診されることをお勧めいたします。