スポーツを行っている最中や、終了後に、足の甲の痛みと腫れが生じ、
痛みや腫れがなかなか引かないので、
レントゲンを撮りにいくと、何も異常は見当たららず、
それでも、痛みや腫れが引き続き長引くことがあります。
そんなとき考えられる疾患が
「中足骨疲労骨折(ちゅうそくこつひろうこっせつ)」です。
下の図の赤丸で囲った部分に良く見受けられる疾患です。

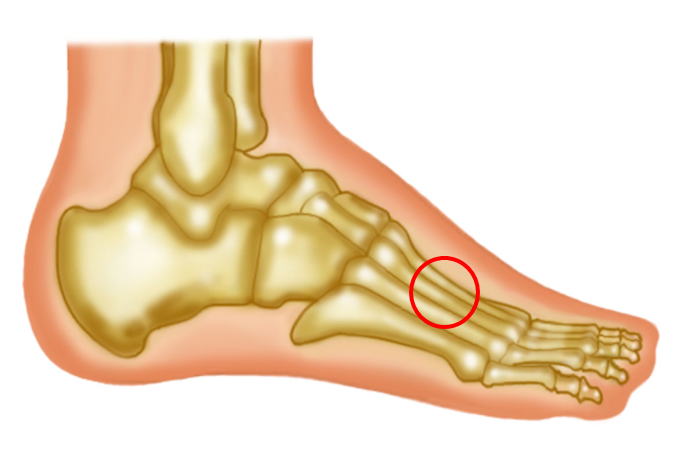
足の中足骨は、上の図のように5本あります。
特に疲労骨折が生じやすいのは第2と第3中足骨です。
第5中足骨で見られるのは、先のページで御紹介した「Jone’s骨折」です。
このページでは、中足骨疲労骨折がおこるメカニズムやその経過、
そして、治療法をご覧いただきたいと思います。
下図は足を縦方向から輪切りにして見た図です。

しかし、体重が足にかかると以下の図のように足の骨はアーチが下がってたわみます。
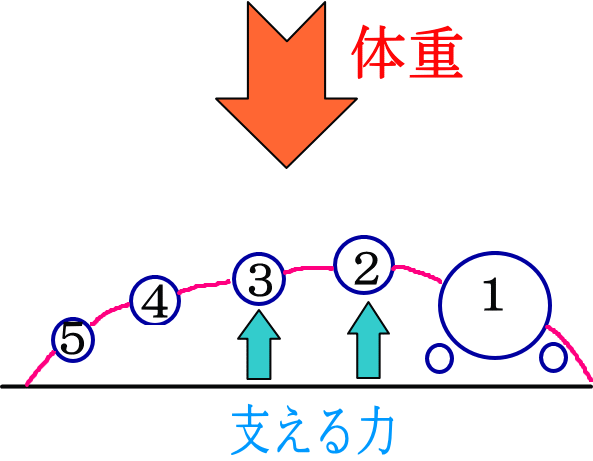
着地の衝撃や、蹴りだし時は特に大きな力が加わります。
そこで、筋疲労が生じると、筋肉が柔軟性を失ってアーチを支えらる力が、
第2・第3中足骨に集中することになります。
それで、第2・第3中足骨に骨折が多くなります。
では、ストレスが集中する部分にどんなことが起こっているのでしょうか
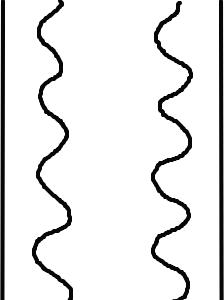
この絵は骨を縦割りにした略図です。
骨の真ん中は骨髄腔があり、その周りを皮質骨が取り巻いています。
普段骨は曲げる力や捻じれる力に対して抵抗する能力があり、硬くて強いだけではなく、弾性もあります。
しかし、疲労骨折のように繰り返しの軽微な外力が加わり続けると下の図のようになります。

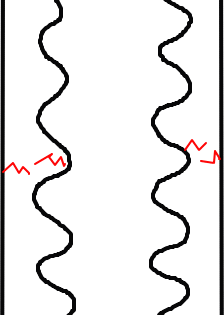
ある一定以上の局所的な力が骨にかかり続けると、骨組織にひびが生じてしまいます。
このひびは骨の持っている新陳代謝機能で修復されますが、さらにそこに頻回の過度の負荷が加わり続けると、ひびは修復しきれずに、やがて骨折に至ります。

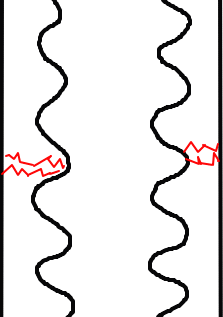
表面的には完全に骨が割れているわけではないのですが、骨の組織の中では、ひびがさらに進んで、骨折の状態になっています。
この状態が疲労骨折です。


見た目は何も起こっていないように見えても、実際には骨折しているわけなので、骨はくっつこうとする仕組みが盛んになります。
![]() マークは「破骨細胞」といって、古い骨を壊す細胞です。
マークは「破骨細胞」といって、古い骨を壊す細胞です。![]() マークは「骨芽細胞」といって、新しい骨を作り出す細胞です。
マークは「骨芽細胞」といって、新しい骨を作り出す細胞です。
骨折した場所は、この二つの細胞が盛んに働いて、骨折部分を治そうとします。
やがて、仮骨と呼ばれる橋渡しの骨(青い部分)が形成されてきます。


最終的には、元のひびのあった部分は修復されて、より強固な骨に生まれ変わって、骨全体が太くなって見えます。
この時点で、骨は修復されています。
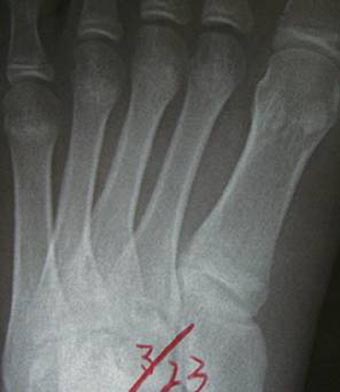
上の略図を実際のレントゲンで見てみましょう。
3月の時点では、レントゲンには骨の変化は見られません。
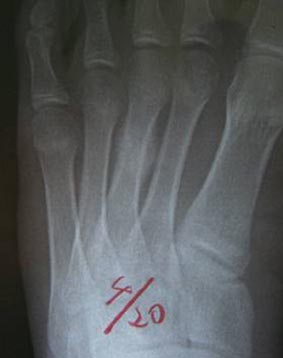
初診時からだいたい2週間ぐらいで、骨の変化が段々と見え始めます。
4月の時点では、第3中足骨の中央部付近に薄いこぶ状の仮骨が見えています。
この時点で痛みもなくなったので、競技への復帰を許可しました。
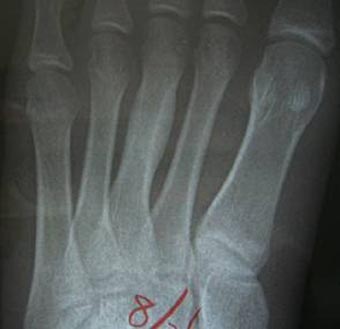
さらに、8月の時点では、第3中足骨のほぼ中央がふくらんで見えています。
上の略図で説明した骨の修復が行われた事がわかります。
ですので、初診時に痛みを訴えてこられてレントゲンを撮っても、骨に変化が見られないことがよくあります。
ですので、この疾患は、患者さんの痛みの場所や発症の仕方など、総合的に考えて、時間の経過を追うことが大切です。
では以下で、実際の症例を見てみましょう!
〜症例1〜

こちらの写真は、14歳の野球部に所属している患者さんの足です。
2か月前から、毎日3時間の練習を続けていて、約2週間前から、練習ができないぐらい痛みが強くなり始めました。
数日前からは、歩いても痛みが出ました。
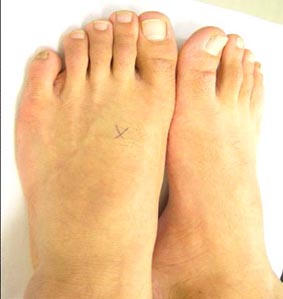
×印のついている部分をおさえると痛みが強く、やや腫れがみられます。
この疾患で腫れる場合には、このように、ほんの少しの腫れが見られるのが特徴です。
ですので、左右の足を見比べて、わずかな腫れがあるかどうか確認します。

初診時は、小さい矢印部分をおさえると痛みがありましたが、レントゲンでは、はっきりとした所見はありませんでした。
なので、疲労骨折を疑い、まずクラブを休止させて、状態を見ました。
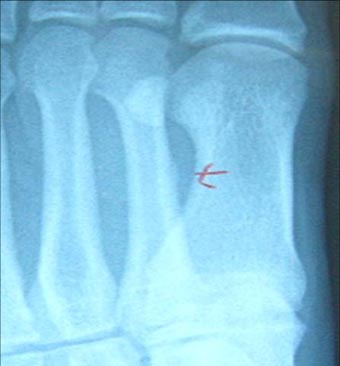
2週間後、再びレントゲンを撮ってみると、赤色矢印の先端部分にふくらみが見られました。
すなわち、この時点で骨折が生じていたことがわかり、疲労骨折だと確定されました。
この時点で、歩行時の痛みも消失し、徐々にクラブ活動にも復帰していきました。

〜症例2〜
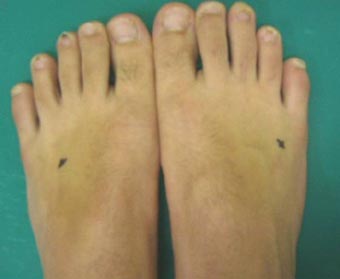
こちらの写真は14歳のバスケットボール部の選手です。
3日前より痛みと腫れが出現しました。
1か月後の試合に向けて、夏休み中、練習を毎日8時間続けていました。
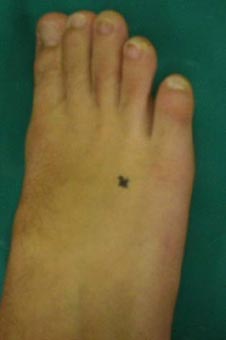
痛いのは右側の足の×印の部分です。
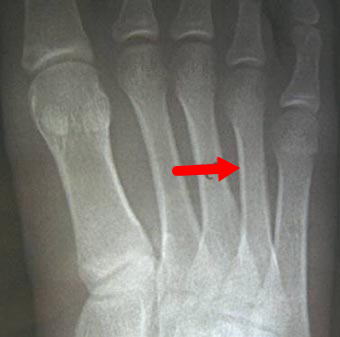
初診時にレントゲンを撮ると、何も骨の変化が見えません。
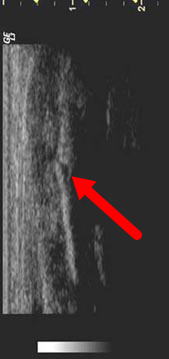
しかし、エコーを撮ってみると、押さえて痛い部分に一致して、骨折像が見られました。
(赤色矢印の先端部分)
ですので、早期の確認にはエコーでも対応できます。

〜症例3〜
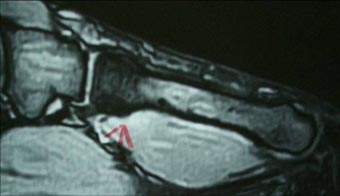
21歳、アメリカンフットボール部の選手です。
3週間前より、練習時に痛くなり走れなくなったということで、来院されました。
押さえて痛い場所は第4・第5中足骨の基部(根元)です。
早期競技復帰が必要なので、レントゲンよりも結果が早くわかるMRI撮影を行いました。
赤色矢印の先が黒く写っています。
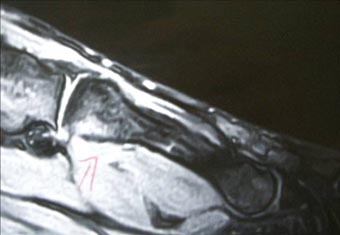
同じ場所を別の撮影条件で写してみると、同じ場所が白く写っています。

足を縦に輪切りにすると、第4中足骨が黒く写っています。
以上のことから、第4中足骨基部での疲労骨折であると診断されました。
この場所は、骨幹部ほどレントゲンではっきりと変化が見えるところではないので、早い段階でMRI 撮影をしたので、早期発見、早期治療ができました。

〜症例4〜
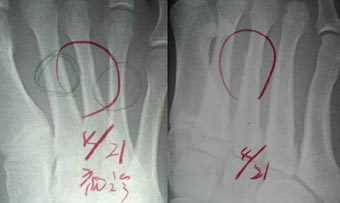
次の写真は16歳のラグビー部の選手です。
冬のトレーニングをシーズン開幕に向けて頑張っていたところ、違和感を覚えていましたが、練習はできていたのでそのままにしていました。
しかし、4月になって腫れと痛みが強くなったので、来院されました。
レントゲンを撮ってみると、すでに第3中足骨に骨折線が見えました。
強い衝撃を受けた覚えもなく、足を踏まれたこともないのに、骨折がおこり、疲労骨折が起こっていたという例です。
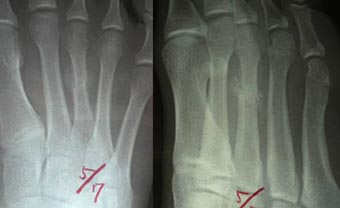
2週間後、レントゲンを撮ると、すでに仮骨形成が見られました。
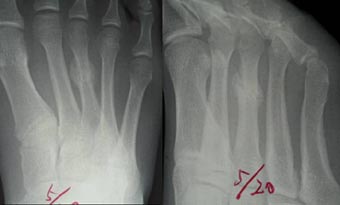
さらに、2週間後には、仮骨形成は良好で、痛みも無くなりました。
この時点でクラブへの参加を許可しました。
足を使いすぎて痛む場合には、まずは足の休息が必要です。
また、足のストレッチなどが予防として大切です。
足の骨の疲労を起こす前に、足の筋肉の疲労をとり、休息をとりましょう!
日々のケアがこの疾患にならないためには大切です!
上記のような足のケアをしても、足の痛みが無くならない場合には、
ぜひ、早い目に足の専門医に御相談ください!