足関節捻挫に合併する傷害の一つ目は、
距骨骨軟骨損傷(きょこつこつなんこつそんしょう)です。
下の図は足を外側から見たものです。
グレーの斜め線は足を捻挫した時によく伸びたり切れたりすることの多い靭帯です。
赤い丸の部分は、今回の距骨骨軟骨損傷でよく痛みが出るところです。
図でもわかるように、お互いの場所が近いので、
捻挫で靭帯が伸びて痛むと思っていたら、
その他にも、赤い点の部分を傷めていたということがあります。
この赤い点周辺が痛むことを「距骨骨軟骨損傷」といいます。

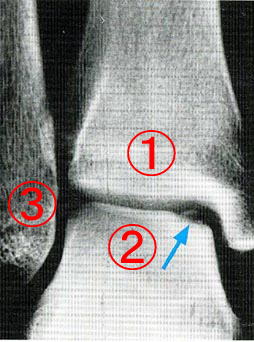
右の写真は、足首を前から撮ったレントゲンです。
①は脛骨、②は距骨、③は腓骨と言います。
青い矢印の部分は、距骨の一部の軟骨が欠けてはがれかけているのを示しています。
このように、距骨の一部がはがれる、または欠けそうになる状態のことを「距骨骨軟骨損傷」と言います。
病状は、レントゲンを撮ってはっきりはがれて見えるものもあれば、
骨が透けて見えるわかりづらいケースなど、さまざまです。

距骨骨軟骨損傷は、距骨滑車と呼ばれるツルツルした軟骨面のところで生じます。
上の図にあるように、明らかな怪我で起こる場合と、
はっきりとした、怪我が誘因とならない場合とに分かれます。
この怪我は内側にひねった場合(内がえし)によく起こり、
外側にひねった場合(外がえし)には稀に起こります。
つまり、いわゆる「捻挫」と同じ状態で起こる怪我なので、
捻挫した場合に、同時にこの怪我も起こります。
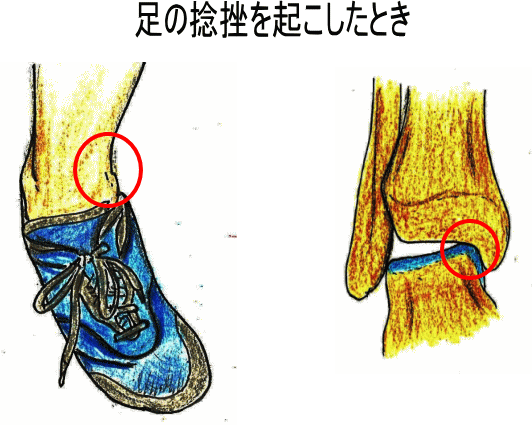
図は、足関節を捻挫する場面を示したものです。
足首を内側に捻ったような状態になると、
多くは外側の靭帯を傷つけてしまいます。
しかし、同時に、距骨の内側の軟骨を傷めることもあります。
一回の大きな捻挫で受傷する場合もありますし、
捻挫を繰り返している中で、関節の軟骨を傷めてしまう場合があります。

距骨骨軟骨損傷は、絵のようにひねった場合は、
距骨の内側もしくは外側(足関節の内くるぶしに近いところ)に軟骨損傷が起こります。
損傷を受けるのが多い場所は、内側の方で、
距骨を上から見たとき(右の図)には、
内側後方部分(赤く塗られた部分)に多く見られます。
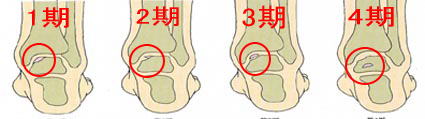
上の絵は、距骨骨軟骨損傷の重症度を表しています。
1期から4期まで重症度が分かれています。
1期が最も初期の段階で、4期が最も重症です。
治療の方法も変わってくるので、なるべく早期に発見し、治療を開始することが望ましいのです。

1期の距骨軟骨部を拡大したものです。
見た目には、形は変わりませんが、軟骨の下の部分は骨がかたくなっていて、
何らかの損傷があると思われる時期です。
レントゲンを撮ると、形は全く変わりませんが、骨の一部分が透けて見えるようになっています。

2期の距骨軟骨部を拡大したものです。
この時期は、レントゲン写真を撮ると、少し亀裂が入ったように見えます。
1期も2期も早く発見できれば、体重をかけないように工夫したり、
ギプス固定をして経過を見る方法で治療することができます。

3期の距骨軟骨部を拡大したものです。
この時期は、明らかに軟骨がはがれてしまって、元の位置に落ち着かないような状態になっています。
軟骨が一旦はがれてしまうと、下から同じ軟骨が現れることはありません。
ですので、この時期には残りの軟骨の部分を刺激して、できるだけ修復するような手術を行います。
また、軟骨がはがれてしまったら、摘出するという方法が取られます。

4期の距骨軟骨部を拡大したものです。
この時期は、完全に軟骨がはがれおちてしまって、
剥がれた軟骨自体が足の関節の中で遊離してしまった状態です。
治療としては、遊離した軟骨を摘出して、これ以上足の軟骨が傷つかないようにします。

写真は、足関節を上から見たCTの写真です。
青矢印の部分が黒く見えるのは、軟骨がはがれて無くなっていることを示しています。
剥がれた軟骨が右上に遊離しています。
CTを撮るメリットは、レントゲンではわからない軟骨の大きさや、
どの方向に遊離した軟骨があるかがわかることです。
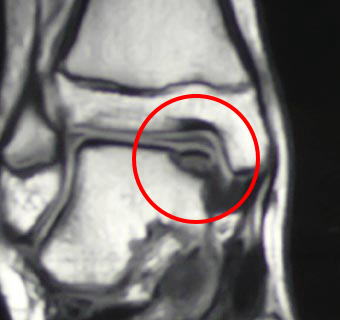
写真は別の患者さんのMRIの画像です。
赤丸の中心部にはがれかけた軟骨が見えています。
MRIは撮影する条件を変えることで、軟骨片の位置関係や状態が見えます。
また、ほかの軟骨が傷ついていないかなども見ることができるというメリットがあります。
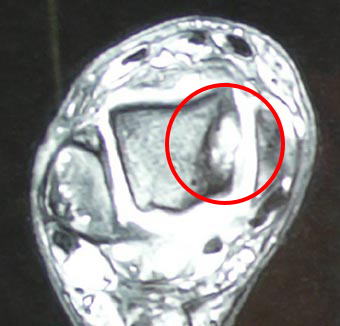
写真は、同じ患者さんの足を上から輪切りにして見たものです。
赤い丸の中央が白く抜けて、周りが黒くなっているのがわかります。
MRIはこういったいろんな角度から立体的に病状のある部分を詳しく映し出してくれます。
当院の画像診断の流れとしては、
まず、レントゲンを撮り、
軟骨損傷が疑われた場合には速やかにMRI撮影を行って、
病状の把握を行います。
そして、しかるべき処置を考えます。
距骨骨軟骨損傷とは以上のような疾患です。
その予後は手術をしないで様子を見ていく場合はサポーターをしたり、
場合によっては、体重をかけないようにしてギプス固定を行うことで、経過は良好です。
しかし、治療は長期にわたるので、スポーツなどにすぐに復帰できないのが現状です。
ですので、1期~4期の病状をはっきりと確認し、患者さん個人のニーズなども加味して
治療方針も変わってきます。
以下に、当院でスポーツ復帰した患者さんの症例についてご紹介します。

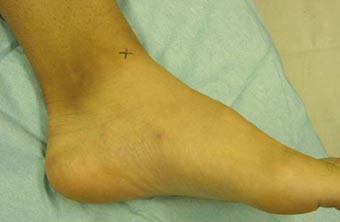
写真は、足関節の痛みを訴えて来院した18歳男性アメリカンフットボール部の患者さんです。
痛みの部位は足首の内くるぶしのやや前、×印が付いたところです。
もともと捻挫を繰り返していたのですが、すぐに痛みがとれ、プレーを続けていました。
ところが、踏ん張ったとき、方向転換したときの痛みがいいつまでも取れなかったので、来院されました。

レントゲン写真では、左右特に骨折などの所見はありませんでした。
しかし、×印が付いている場所を抑えると痛いというので、軟骨損傷を疑ってMRIを撮りました。


MRIを撮影してみると、赤丸印で囲んだ部分の色が変わっているのがわかります。
つまり、軟骨部分の損傷が明らかにあることがわかりました。
治療は、1~2か月ぐらいクラブを休止して、足関節サポーターを付けて様子を見ましたが、
経過が変わらないので、関節鏡による手術を行いました。

右下手前に見えるのが距骨の軟骨部分です。
通常、表面が滑らかに見えるのですが、すこしばかり凹凸が見られます。
ボールペンの先ぐらいの細さのドリルで軟骨の表面を2~3カ所突き刺し、
できるだけ、傷んだ場所を修復できるように刺激を与えるという治療を行いました。
経過は、約3か月後に走るなどの運動ができるようになり、
6か月後にはみんなと同じように練習ができるようになりました。
現在も、社会人で、アメリカンフットボールができるぐらい、回復しています。
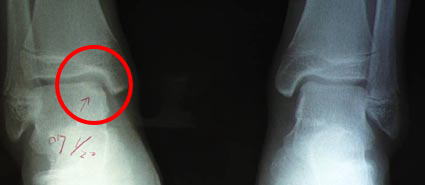
左のレントゲン写真は、14歳男性、スポーツは特にしていません。
階段を駆け上がっていた時に足を踏み外し、内側にひねって受傷しました。
しばらくは別の治療院で固定などの処置を行っていましたが、良くならないので、当院を受診されました。
過去に何回も捻挫しています。
左の写真は初診時のレントゲン写真です。
赤丸印の中央部の軟骨がはがれかけて、薄く見えています。
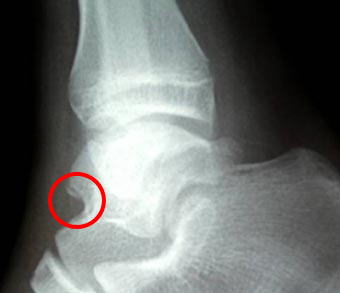
横から見たレントゲン写真では、赤丸中心部分の軟骨の先がはがれかかっているのがわかります。

患部の様子を詳しく診るために、MRIを撮って調べてみました。
明らかに、軟骨がはがれかかっていたのがわかりました。
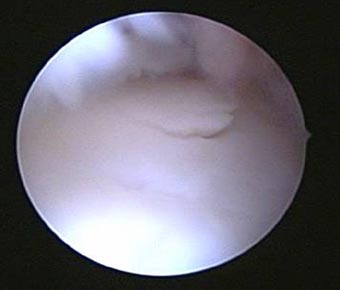
初診から2か月後に、関節鏡による手術を行いました。
前の例と同様に、軟骨部分を修復できるように、ドリリングによる刺激を与えました。

関節鏡手術から1か月後のレントゲン写真です。
最初に有った軟骨の薄く映っていた部分がなくなっています。
この時点で、少し痛みはありましたが、日常生活上問題なく、
体育もできていたのでリハビリは終了になりました。
単に足の捻挫と言っても、痛みがなかなかとれなかったり、
痛みが別の場所に生じていて、それが原因で痛みが長引いている場合があります。
いつまでも、痛みが取れない場合には、
なるべく早い段階で、専門医にご相談になることをお勧めします。